ARTICULO PARA COLEGAS
Anticoagulación: afectación en las pruebas de laboratorio
Introducción
La hemostasia es el proceso que permite mantener la fluidez de la sangre y la integridad de los vasos sanguíneos en un sistema cerrado. En condiciones fisiológicas impide la formación de trombos en el interior de los vasos y detiene el sangrado que provoca una injuria vascular. Proceso que involucra un equilibrio entre los sistemas vascular, plaquetario y plasmático; su alteración puede desencadenar eventos trombóticos y hemorrágicos. Sin embargo existen mecanismos regulatorios para contener la formación del trombo. Cuando un proceso patológico supera los mecanismos regulatorios se produce un exceso de trombina que lleva a la trombosis. Los fenómenos trombóticos arteriales ó venosos tienen un rol preponderante en la fisiopatología de las enfermedades cardiovasculares y su presencia ó riesgo determina la aplicación de determinadas conductas terapeúticas, entre ellas una anticoagulación adecuada, en un intento por disminuir la morbimortalidad que acarrean.
Mecanismos fisiopatológicos
Trombosis
Los trombos están compuestos por plaquetas, fibrina, células inflamatorias, etc. Las condiciones del flujo y del sistema vascular determinan las proporciones relativas de estos componentes. En condiciones de alto flujo, en el árbol arterial se forma un "trombo blanco" con alto contenido de plaquetas y escasos eritrocitos. Generalmente es pequeño, está fuertemente adherido al endotelio, ocurre en presencia de lesiones arteriales (por ej placa ateromatosa) El trombo venoso se forma generalmente en condiciones de bajo flujo y está constituido principalmente por fibrina y eritrocitos, por eso se llama "trombo rojo". Es más friable y extenso que el arterial, dependiendo su extensión de las condiciones de oclusión del vaso. Existen trombos mixtos. Las trombosis se originan por dos mecanismos:
- 1. Porque se rompen placas de ateroma en las arterias y las plaquetas forman un trombo encima. Las trombosis arteriales se forman por depósitos de grasas en personas que tienen factores de riesgo cardiovascular, como por ejemplo diabetes, tabaquismo, hipertensión arterial, dislipidemias, hiperhomocisteinemia, insuficiencia renal, procesos inflamatorios, infecciosos e inmunológicos . Estos depósitos pueden romperse por una subida de tensión arterial o porque se inflamen por la diabetes y los componentes del tabaco. La interacción del subendotelio con plaquetas, los mecanismos de coagulación, fibrinólisis y otros elementos formes de la sangre, son la base fisiopatológica de la trombosis arterial.
- 2. Porque la sangre circula lentamente en algunas zonas, ó se estanca; por ej venas dilatadas e inflamadas en personas con várices. Estos trombos pueden desprenderse y circular por las venas de retorno al corazón, continuar a las arterias pulmonares y producir embolia pulmonar. Las trombosis venosas se relacionan con la obesidad, sedentarismo, cáncer, fármacos (anticonceptivos orales) Los factores determinantes son el estado de activación plasmática de la coagulación, principalmente la expresión de factor tisular, disminución de la fibrinólisis, existencia de factores de riesgo congénitos ó adquiridos y condiciones que predisponen al éxtasis.
(FA)Fibrilación auricular
Es un trastorno del ritmo cardíaco causado por el éxtasis sanguíneo secundario a la contracción auricular, la arritmia inhibe la capacidad auricular de vaciarse. Hay evidencias de la relación entre FA y trombosis. La patogénesis de la trombosis en FA es multifactorial y se debe no sólo al éxtasis sanguíneo sino también a la presencia de un estado protrombótico ó de hipercoagulabilidad. La alteración del ritmo cardíaco puede ser causada por hipertensión arterial, diabetes, alteraciones de tiroides, consumo de drogas excitantes ó alcohol, entre otras causas. Estos trombos generados en la aurícula izquierda pueden migrar a través de las arterias a la circulación cerebral; provocando un accidente cerebro vascular que es la complicación más temida. Se recomienda tratamiento de anticoagulación oral. Mantener RIN entre 2 -3
Sindromes coronarios
Ocurren cuando el proceso ateroesclerótico previene el flujo a través de las arterias coronarias, sin embargo lo que bloquea el flujo sanguíneo no es la placa ateromatosa sino su activación y subsiguiente trombosis. Se recomiendan tratamientos antiagregantes y anticoagulantes. RIN entre 2 -3
Tromboembolismo pulmonar y en valvulopatías
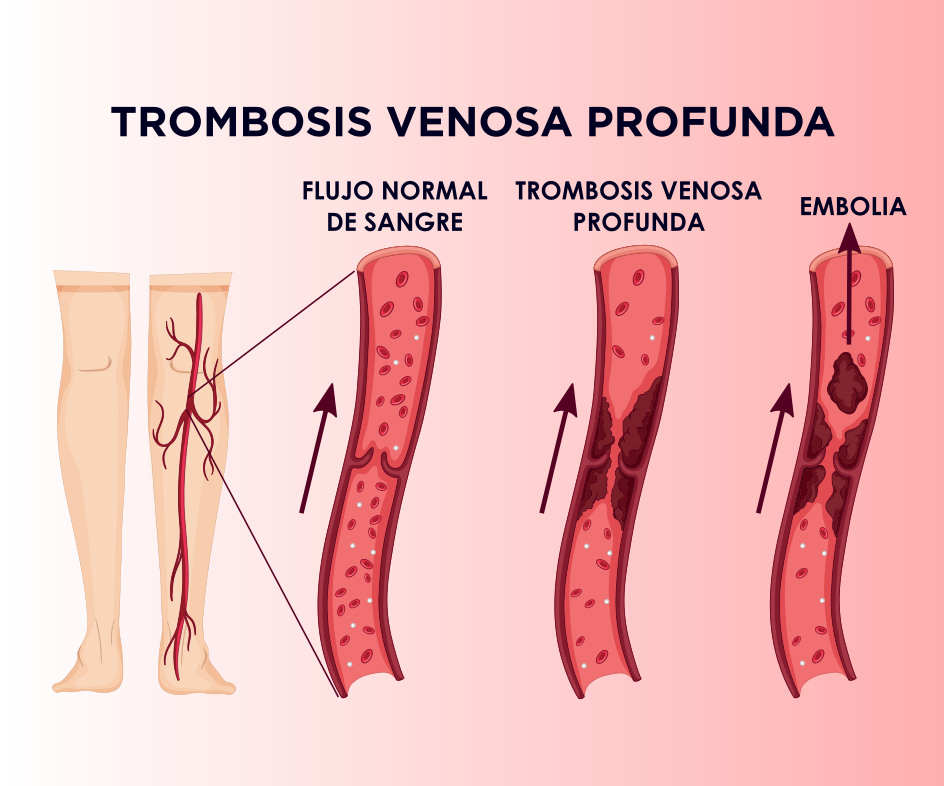
Las enfermedades valvulares, especialmente los reemplazos mecánicos representan un riesgo importante de trombosis y consiguiente tromboembolismo. La mayoría de los casos de tromboembolismo pulmonar se originan en las venas de los miembros inferiores. La inmovilización prolongada contribuye al desarrollo de TEV, lleva a anomalías en el flujo sanguíneo; daño de la pared vascular, hipercoagulabilidad, factores hereditarios y adquiridos, entre otros. RIN 2,5 - 3.5.
Uno de los beneficios terapeúticos en todas estas patologías se obtiene con drogas anticoagulantes y antiagregantes; efectivos en la prevención primaria y secundaria de las trombosis. Las trombosis venosas y las causadas por FA se evitan con los anticoagulantes. Las trombosis arteriales por aterotrombosis se tratan evitando que las plaquetas inicien el trombo; para lo cual se usan los antiagregantes (aspirina, clopidogrel, etc).
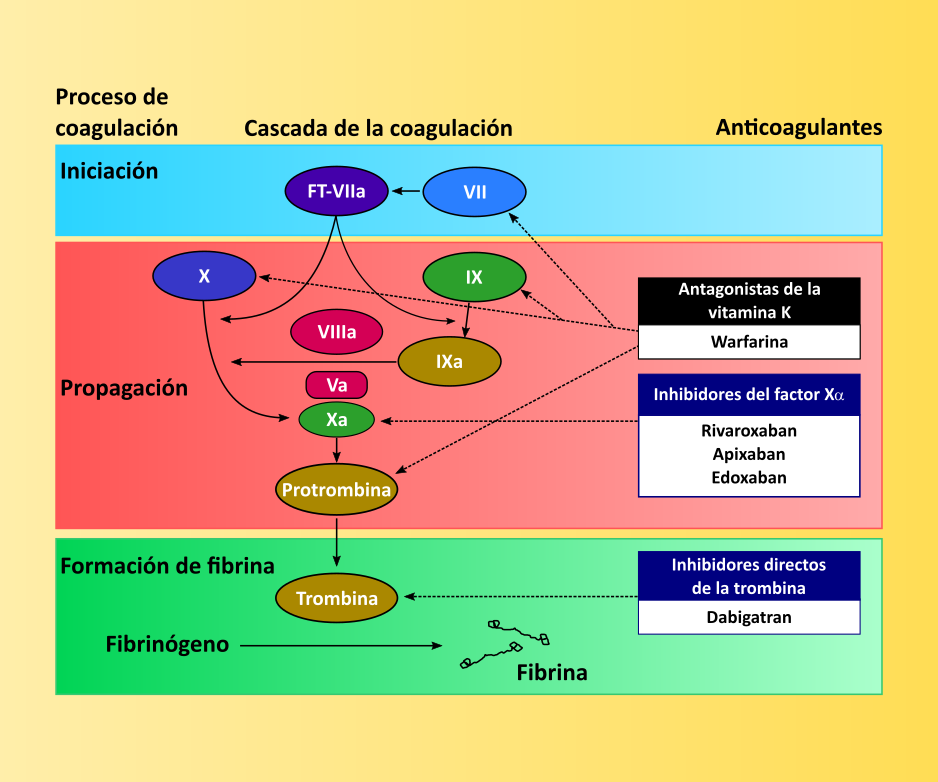
Los (ACO) anticoagulantes orales tradicionales (acenocumarol y warfarina) fueron de uso exclusivo por más de 65 años, siendo conocida la eficacia para el tratamiento de eventos tromboembólicos, el bajo costo económico y la disponibilidad de antídotos; sin embargo debido a la variedad de limitaciones y efectos secundarios principalmente en la población geriátrica se desarrollaron los Nuevos Anticoagulantes Orales Directos (DOACs).
También hay anticoagulantes inyectables, como son las Heparinas: las más usadas son no fracccionadas (HNF) de bajo costo y eficaces y las de bajo peso molecular (HBPM) de elección en grupos seleccionados de pacientes. Actúan por unión a anti Trombina, dependiendo del tamaño inducen un cambio en su forma, inhibiendo más eficientemente Xa.
Clasificación de los anticoagulantes
- PARENTALES
- Indirectos:
- Heparina no fraccionada (HNF) y de bajo peso molecular (HBPM)
- Fondaparinux (inhibidor sintético del FX)
- Directos:
- Hirudinas recombinantes, Bivalirudina, Argatrobán (inhibidor directo de la Trombina)
- Indirectos:
- ORALES
- Dicumarinicos:
- Inhibidores de los factores vit K dependientes (II,VII,IX, y X)
- WARFARINA (Coumadin), ACENOCUMAROL (Sintrom)
- Nuevos Aco:
- Inhibidores directos de la Trombina: DABIGATRAN (Pradaxa)
- Inhibidores del f Xa: APIXABAN (ELIQUIS), RIVAROXBAN (Xarelto)
- Dicumarinicos:
Los DOACs comenzaron a emplearse en 2008 en Europa, como prevención primaria de tromboembolismo venoso en cirugía de reemplazo total de cadera ó rodilla. Dos años más tarde fue aprobada en EEUU para prevención de ACV en pacientes con FA y también preventivo de enfermedad tromboembólica venosa. Actualmente están disponibles en nuestro medio el Inhibidor directo de Trombina (Dabigatrán) y los Inhibidores directos del factor Xa (Apixaban y Rivaroxaban) tienen aplicación en la terapeútica cardiovascular. Estas drogas salieron al mercado con la ventaja de no necesitar un monitoreo de laboratorio tan estricto como con ACO, debido a su farmacodinamia y farmacocinética predecibles. Los inhibidores directos de Trombina se unen directamente al sitio activo de la Trombina, tanto soluble como unida al trombo. Del mismo modo los inhibidores del FXa actuán sobre el factor Xa libre como el unido a fibrina y al complejo protrombinasa. Debido a esta propiedad esta nueva generación de anticoagulantes tiene mayor eficacia que los tradicionales.
Características DOACs
| Droga(nombre comercial) | Vida Media (hs) | Tiempo Cc máx. en plasma (hs) | Unión a proteínas (%) | Eliminación | Biodisponibilidad % |
|---|---|---|---|---|---|
| DABIGATRAN(PRADAXA)Inhibe Trombina | 12 -15 | 2 | 35 | RENAL | 3-7 |
| RIVAROXABAN(XARELTO)Inhibe FXa | 5-13 | 3 | 92-95 | RENALHEPÁTICA | 80-100 |
| APIXABAN(ELIQUIS)Inhibe FXa | 8-12 | 3-4 | 87 | RENALHEPÁTICA | 50 |
Ventajas y desventajas de DOACs y ACO
| Clase | DOACs | ACO |
|---|---|---|
| Ventajas | No requiere monitoreoRápido comienzo de acciónRápida terminación de acciónEscasa interacción con drogas y alimentosLa unión a factores de coagulación es reversible | Eficacia probadaRango terapeútico establecidoAntídoto específicoProlongada duración de acción |
| Desventajas | Eficacia no establecida definitivamenteAlgunos requieren dos dosis diariasCorta duración de acciónNo hay antídoto específicoAlto costo | Requieren monitoreoLento comienzo de acciónMúltiples interacciones con drogas y alimentosRiesgo de sangrado |
Pruebas de laboratorio
Las muestras de sangre para los estudios de hemostasia deben ser obtenidas de tal manera que se preserve la integridad de todos los factores plasmáticos de la coagulación.
Etapa preanalítica
Ayuno mínimo de 4hs para evitar lipemia. Evitar ejercicio físico. Extracción franca de la muestra: plasma citratado (cc citrato 3,2%) Relación sangre/antic 9:1 en tubo plástico. Homogeneización inmediata y suave de la muestra evitando la formación de espuma; hemoliza la M y la activa. Doble centrifugación de la M para obtener un plasma pobre en plaquetas. Procesar dentro de las 4 hs. Interferencias: hemólisis, lipemia, bilirrubinemia. Un coágulo, sin importar el tamaño, invalida los resultados.
TP
El estrecho rango terapeútico y la alta variabilidad en la respuesta de los anticoagulantes vit K dependientes (ACO: evalúan los factores de la vía extrínseca) requieren la necesidad de un test que permita medir el efecto del dicumarínico. El TP es la prueba de elección, por su bajo costo, la buena correlación con la clínica y la poca variabilidad interlaboratorio: debe informarse el valor en segundos, % y el valor de RIN (estandarización internacional de acuerdo al reactivo/instrumento utilizado) Elección del rvo: tromboplastinas con ISI <1,3. RIN está validado sólo en pacientes anticoagulados con dicumarínicos. Población pediátrica pueden variar los valores porcentuales.
Rango de referencia= 70% - 120% RIN= 0,8 - 1,2
APTT
Los anticoagulantes clásicos en dosis elevadas, pueden afectar el resultado de APTT. El control de los ttos con HNF se puede hacer con APTT y con anti Xa. Se calculan la razón de APTT 3 hs post dosis/ APTT basales.
La dosis ideal es 1,5-2,5 veces el basal que equivaldría a un rango terapeútico = 0,3 - 0,7 UI antiXa/ml.
La prueba más específica para el dosaje es la heparinemia, a través del anti Xa, por métodos cromogénicos es el método de elección en pacientes con APTT basales elevados. El rango terapeútico = 0,3 - 0,7 UI antiXa/ml Cada laboratorio debe establecer la concordancia entre el rango terapeútico en unidades HNF y el rango de APTT local, dependiendo de la combinación reactivo/instrumento. HBPM no se monitorea en dosis profilácticas, sólo en dosis terapeúticas y a través de anti Xa.
TT
Tiempo de trombina se ve aumentado en terapias con heparina, dabigatran y en terapias fibrinolíticas. TT tradicional es útil y sensible para detectar la presencia de dabigatran, pero no para monitorear la dosis.
DOACs
Afectan a los test generales de manera dependiente de la dosis. No requieren monitoreo regularmente, pero es necesario hacerlo ante ciertas situaciones: sangrado, previo a cirugías ó procedimientos invasivos, para reversión de la anticoagulación, ante sospecha de sobredosis. No todos los pacientes responden de igual manera ya sea por insuficiencia renal ó hepática, olvido de la toma ó duplicación de la dosis, poniendo en riesgo al propio paciente; sería importante medir su cc en plasma través de ensayos validados de laboratorio para establecer un rango terapeútico.
Dabigatran: Tiempo de Trombina Diluido (coagulable-romogénico). Tiempo de Ecarina. HPLC-MS
Xabanes (Apixaban- Rivaroxaban): midiendo inhibición de actividad de Xa. No deben usarse iguales métodos de dosaje de HBPM, sino que las curvas de calibración deben hacerse con calibradores específicos para cada droga.
DOACs no interfieren en la determinación de Ac anti cardiolipinas, beta-2 glicoproteínas. Tampoco en los estudios genéticos de FV Leiden y gen de la Protrombina. Si interfieren, al igual que ACO en los estudios de screening de trombofilia.
DOACs vs WARFARINA se han evaluado en 4 ensayos clínicos fundamentales en fase III, en la prevención de embolias de origen cardíaco o en FA (RE-LY; ROCKET-AF; AVERROES; ARISTOTLE) En el análisis concluyente se observó una reducción de las complicaciones hemorrágicas en distinto grado, según dosis instauradas.
Influencia de DOACs en las pruebas de rutina del laboratorio
| Anti IIa | Anti Xa | |
|---|---|---|
| Tiempo Protrombina | Muy aumentado | Aumentado |
| APTT | Muy aumentado | Aumentado |
| Tiempo Trombina | Muy aumentado | Normal |
| Fibrinogeno | Normal/Disminuido | Normal |
| Dímero D | Normal | Normal |
| Anticoagulante Lupico | Muy aumentado | Muy aumentado |
Bibliografía
- Actualización en farmacología de la hemostasia y su aplicación terapeútica en cardiología. Curso de posgrado.2013
- Nuevos anticoagulantes orales y su papel en la práctica clínica. Rev. Esp Cardiología Supl. 2013;13(C) :33-41
- Conceptos teóricos y prácticos en el laboratorio de hemostasia de rutina. Curso a distancia.2020.
- Histotia de los anticoagulantes y su uso clínico en el presente.Revista Médica Sinergia. Vol. 5 Num. 2. Febrero 2020
- Anticoagulantes orales directos: control del laboratorio y actualización de pruebas específicas. Hematología.Volumen 22.Número Extraordinario XIII Congreso del Grupo CAHT: 292-298 Septiembre 2018
- PEEC-Noticias. FBA. Julio 2013
- Dabigatran en plasma: TDI, ECT Y DRVVTC. Acta Bioq Clinica Lat.2016; Vol 50 N°2
Dra. Graciela Palma Area Hematología IBC Instituto de Bioquímica Clínica