ARTICULO PARA COLEGAS
Dengue
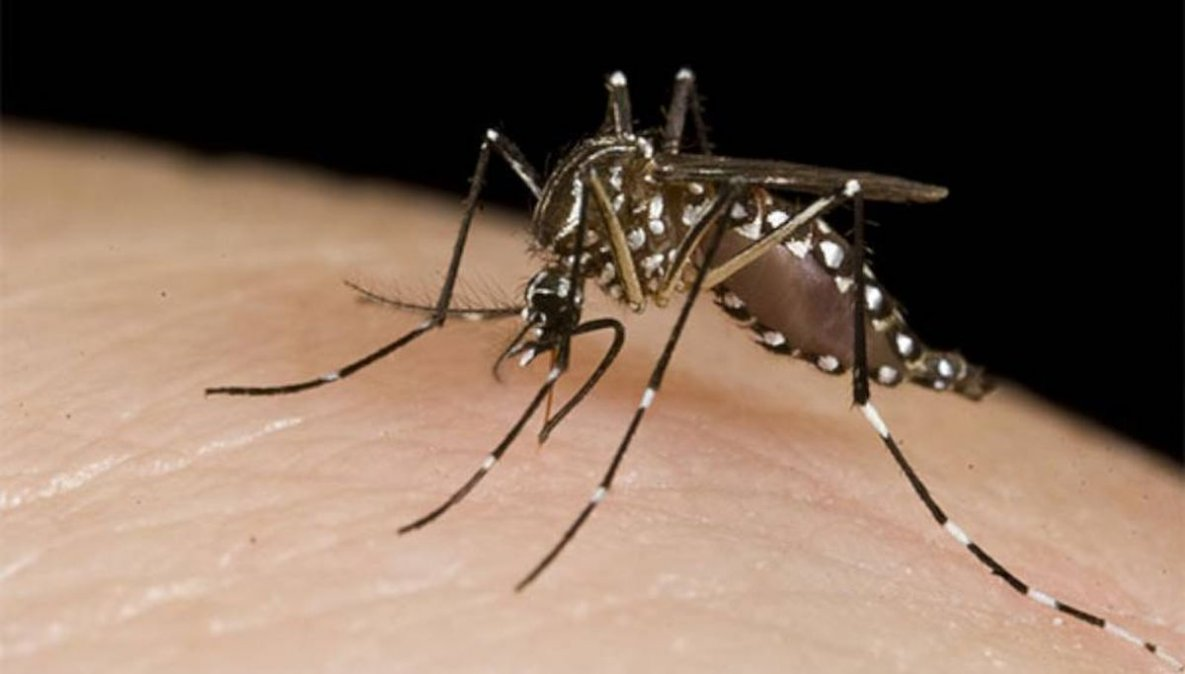
El dengue es considerado una de las enfermedades virales transmitidas por mosquitos de mayor importancia médica. En las últimas cinco décadas, la incidencia de dengue se ha incrementado 30 veces documentándose casos en áreas previamente no afectadas. La emergencia o reemergencia del dengue en los diferentes países y en las diversas regiones geográficas dentro de los países, se debe a la presencia de varios factores como el cambio climático, el crecimiento poblacional sostenido, las intensas migraciones de áreas endémicas a áreas no endémicas, la urbanización no controlada ni planificada.
El virus del dengue es un pequeño virus de ARN monocatenario que comprende cuatro tipos diferentes de serotipos: DEN1, DEN2, DEN3 y DEN4. Estos serotipos están estrechamente relacionados y pertenecen al género de los flavivirus, familia Flaviviridae. La inmunidad es serotipo-específica por lo que la infección con un serotipo determinado confiere inmunidad permanente contra el mismo (inmunidad homóloga), y sólo por unos meses contra el resto de los serotipos (inmunidad heteróloga). Cualquiera de ellos puede producir formas graves de la enfermedad, aunque los serotipos 2 y 3 han sido asociados a la mayor cantidad de casos graves y fallecidos.
Se transmite por la picadura de un mosquito perteneciente al género Aedes, siendo el Aedes aegypti el principal vector de la enfermedad en el continente americano. En otros continentes otras especies de mosquitos del género Aedes han sido involucradas en la transmisión del dengue.
El mosquito se desarrolla en envases caseros que puedan almacenar agua, como por ejemplo tachos, tanques, floreros, porta macetas y otros. También en recipientes extra domiciliarios como aljibes, neumáticos, piletas en desuso, residuos orgánicos, algunas plantas, botellas, latas, envases de plásticos. Es decir tiene hábitos domiciliarios por lo que la trasmisión es predominantemente doméstica.
El mosquito debe estar infectado con el virus y para ello debe haber picado previamente a una persona infectada en periodo de viremia. Las personas infectadas presentan viremia un día antes y hasta 5-6 días posteriores a la aparición de la fiebre. Si durante la viremia el mosquito pica a esta persona, se infecta. Luego de un periodo necesario para el desarrollo de la infección viral en el mosquito, éste permanecerá infectante el resto de su vida y con capacidad de infectar a individuos susceptibles. La duración de este periodo es variable, (7 a 14 días) y, entre otros factores, depende de la temperatura media ambiental.
La enfermedad no se transmite de persona a persona, ni a través de objetos, ni por vía oral, respiratoria ni sexual. Sin embargo, aunque es infrecuente, están descriptas la transmisión durante el embarazo y la vía transfusional.
Para que ocurran casos autóctonos de dengue en una población, se requiere la presencia del virus, del mosquito y de personas susceptibles.
La infección por dengue tiene un periodo de incubación de 5 a 8 días. Luego de este período de incubación aparecerán las manifestaciones clínicas, aunque una alta proporción de las personas infectadas cursarán de manera asintomática. El cuadro clínico de los pacientes sintomáticos es muy variable, el cual puede ir desde una sintomatología leve hasta casos graves y muerte. Las manifestaciones clínicas pueden dividirse en tres etapas:
Etapa Febril
De duración variable, (entre 3 a 6 días en niños y 4 a 7 días en adultos), se asocia a la viremia, durante la cual existe una alta posibilidad de transmisión de la enfermedad si la persona es picada por un mosquito vector. En esta etapa el paciente puede tener además de la fiebre, dolor muscular y articular, cefalea, dolor retro ocular, astenia, exantema, prurito, y síntomas digestivos como discreto dolor abdominal y diarrea. Es frecuente la presencia de leucopenia con linfocitosis relativa, trombocitopenia e incremento de las transaminasas.
El período durante el cual se produce la caída de la fiebre y hasta 48 horas después, es el momento en el que, con mayor frecuencia, los enfermos pueden presentar complicaciones porque la extravasación de plasma se hace más intensa y esto puede conducir a un cuadro de shock. Durante o después del shock se producen con mayor frecuencia las grandes hemorragias.
Por lo tanto, el equipo de salud debe realizar un seguimiento estricto del paciente controlando a todo paciente con dengue hasta al menos 48 horas de finalizada la etapa febril.
El dengue es una enfermedad sistémica y muy dinámica, en la que en pocas horas un paciente puede pasar de un cuadro leve a un cuadro grave. El empeoramiento es precedido por uno o más signos de alarma.
Identificar los signos de alarma permite iniciar precozmente la reposición de líquido por vía intravenosa y prevenir el shock:
Signos de alarma ante inminencia de shock:
- Dolor abdominal intenso y sostenido.
- Vómitos persistentes.
- Derrame seroso (en peritoneo, pleura o pericardio).
- Sangrado de mucosas.
- Cambio en el estado mental del paciente: somnolencia o irritabilidad.
- Hepatomegalia (> 2 cm).
- Si está disponible: incremento brusco del hematocrito concomitante con rápida disminución del recuento de plaquetas.
Etapa Crítica
Se caracteriza por la extravasación de plasma (escape de líquidos desde el espacio intravascular hacia el extravascular), que puede llevar al shock hipovolémico (piel fría, pulso débil, taquicardia, hipotensión). Debido a la extravasación de plasma el hematocrito sube, lo que constituye un método confiable para el monitoreo de la fuga de plasma. Todos los esfuerzos deben estar dirigidos a la prevención de esta situación clínica dado que una vez instalada puede ser irreversible. Generalmente el shock es de rápida instalación y corta duración (horas), pudiendo llevar a la muerte del paciente en un lapso de 24 a 48 horas o a una recuperación rápida con la terapia apropiada.
En esta etapa algunos pacientes pueden evolucionar a un cuadro de distres respiratorio, presentar hemorragias masivas, falla multiorganica y CID (coagulación intravascular diseminada). Las plaquetas pueden descender progresivamente desde la etapa febril, pero este descenso se hace más intenso en la etapa crítica. Cuando las plaquetas comienzan a elevarse, indican que el paciente ha iniciado su mejoría.
El paciente con dengue, puede presentar en cualquier momento de su enfermedad signos y síntomas de afectación particular de algún órgano o sistema: encefalitis, miocarditis o hepatitis así como insuficiencia renal. Estas se consideran formas clínicas graves de dengue.
Los casos de dengue grave son más frecuentes en personas que ya padecieron dengue por un serotipo (infección primaria) y se infectan nuevamente (infección secundaria) con un serotipo diferente al que le ocasionó el primer cuadro. Este fenómeno puede ocurrir hasta muchos años después de ocurrida la infección primaria, pero no implica necesariamente que toda infección secundaria conduzca a dengue grave. No obstante, también la infección primaria puede asociarse a dengue grave, en relación a la virulencia de la cepa o a otros factores del hospedero.
Fase de Recuperación
Dura de 2 a 3 días, generalmente se hace evidente la mejorías del paciente y se caracteriza por la reabsorción de líquidos y la normalización de glóbulos blancos, hematocrito y plaquetas.
Como en la mayoría de las enfermedades de etología viral, la confirmación del diagnóstico de dengue se basa en pruebas que puedan detectar la presencia del virus (métodos directos) o la determinación de anticuerpos a través de pruebas serológicas (métodos indirectos). La sensibilidad de cada una de estas pruebas está determinada por los días de evolución de la enfermedad. Al indicar pruebas diagnósticas de un caso sospechoso de dengue, el médico debe tener en cuenta cuando el virus está presente en la sangre y cuando se producen los anticuerpos.
En la fase aguda, cuando el paciente está febril, y antes del 5º día de evolución de los síntomas se puede detectar el genoma viral en suero por medio de la RT-PCR, o detectar la proteína 1 no estructural (NS1) por medio de ELISA o de test rápido.
La detección del genoma viral (RT-PCR) de muestras de suero o tejidos, no solo permite el diagnóstico temprano sino son útiles para monitoreo de serotipo.
La proteína NS1 es una glicoproteína bien conservada, presente en altas concentraciones en el suero de pacientes infectados con dengue en la fase clínica inicial, siendo entonces un marcador temprano de infección. El NS1 se encuentra en muestras de pacientes con dengue primario o secundario entre el 1 y 9 días después del inicio de la fiebre. El diagnostico precoz por NS1 permite administrar un tratamiento sintomático y una monitorización temprana. La proteína NS1 no se detecta en pacientes con infección por otros flavivirus siendo específica para dengue.
Para el diagnóstico serológico se recomienda la toma de una muestra de suero después del 5to. día de comienzo de los síntomas, fundamentalmente para la determinación de anticuerpos IgM.
La presencia de anticuerpos IgM indica infección actual o reciente, suelen detectarse en un 80% de los casos al quinto día, 99% entre el sexto y el décimo día después del inicio de los síntomas, permaneciendo aumentada hasta 30 y 60 días en una infección primaria. En la infección secundaria los niveles de IgM no son tan elevados y es posible que no se detecten en algunos casos.
En el periodo de convalecencia los títulos de IgG son cuatro veces mayores que los de IgM, son detectados aproximadamente en el día 14 en la infección primaria y persisten de por vida, mientras que en las infecciones secundarias tienen un rápido incremento de sus niveles (1 o 2 días después de iniciado los síntomas).
Exámenes complementarios:
La determinación del hematocrito y el recuento de plaquetas son indispensables. El hematocrito se utiliza en la terapéutica hídrica, un aumento del 20% por encima del basal se considera hemoconcentración y cuando se asocia a disminución brusca de plaquetas es un signo de alarma que predice el desarrollo de dengue grave. En el hemograma además es frecuente encontrar leucopenia con linfocitosis relativa.
El resto de los exámenes de laboratorio deben realizarse de acuerdo al cuadro clínico del paciente: coagulograma, proteínas totales, albúmina, ionograma, gasometría, urea, creatinina y transaminasas.
El dengue sigue constituyendo un problema de salud en el mundo a pesar de los esfuerzos por parte de los países para contenerlo y mitigar las epidemias.
En nuestro país se han notificado, entre la semana epidemiológica Nº 31 del año 2019 y la Nº 14 del año 2020, alrededor de 14237 casos confirmados o probables para dengue, según el boletín oficial publicado por el ministerio de salud. Los datos nacionales indican que la gran mayoría de los contagios se produjeron a nivel local, es decir que al menos 11297 son sin registro de antecedentes de viaje en 17 provincias. En tanto que 2945 son con antecedentes de viaje a zonas con circulación viral.
Bibliografía:
- Evaluación del sistema diagnóstico SD Dengue duo para la detección de la proteína NS1 y los anticuerpos IgM e IgG antidengue. Rev. Cubana Med.Trop. 2012, 64(1): 27-34.
- Manifestaciones clínicas y hallazgos de laboratorio de una serie de casos febriles agudos con diagnostico presuntivo de dengue. Infecto vol. 20 abril-junio 2016 pág. 84-92.
- Importancia de NS1, IgM e IgG como marcadores en el diagnóstico de dengue. Rev. Exp.Med 2016 2(3).
- Enfermedades infecciosas: Dengue. Guía para el equipo de salud. Ministerio de salud de la República Argentina. 2015
- Dengue en adultos: diagnóstico, tratamiento y abordaje de situaciones especiales. Rev. Méd. Urug. vol.32 no.1 Montevideo abr. 2016.
Dra Erica Rodriguez
Dpto. Inmunología
IBC Instituto de Bioquímica Clínica